Neuro – modulazione sacrale
Milioni di persone di tutte le età soffrono di disordini funzionali cronici del pavimento pelvico e dei tratti urinari ed intestinali inferiori con difficoltà di controllo della minzione e/o della defecazione ( vescica instabile, ritenzione cronica d’urina non ostruttiva, incontinenza fecale, stipsi severa).
Si parla di disordine funzionale quando gli organi e le strutture muscolari (pavimento pelvico , vescica, intestino, sfinteri etc.) sono morfologicamente integri, ma funzionalmente deficitari per un mancato o ridotto controllo più o meno importante dei rispettivi nervi autonomici, somatici e/o sensoriali per diverse cause :
– malattie sistemiche come diabete mellito, sclerosi multipla, m. di Parkinson etc.
– lesioni del midollo spinale
- danneggiamento del nervo pudendo e/o dei suoi rami periuretrali (stretch injury) per cause meccaniche quali parto vaginale o ripetuti sforzi alla defecazione.
- cause idiopatiche
Fattore unificante di tali disordini è la contiguità anatomica della parte terminale della via urinaria e della via digestiva con la condivisione della complessa innervazione della zona pelvica.
Ricordiamo brevemente che la innervazione degli organi e dei muscoli della pelvi è costituita da una rete che si trova in un piano compreso tra il peritoneo e la fascia endopelvica e può essere suddivisa in tre parti principali: il plesso ipogastrico superiore, i nervi ipogastrici ed il plesso pelvico plesso ipogastrico inferiore ( o plesso pelvico propriamente detto).
 Il plesso superiore ipogastrico è costituito da una rete di fibre simpatiche pre e post gangliari (T1-L5) mescolate con fibre afferenti viscerali che occupano il trigono inter-iliaco giusto sotto la biforcazione dell’aorta. Cranialmente è in continuità con i nervi simpatici preaortici che decorrono davanti all’aorta e circondano l’origine della arteria mesenterica inferiore fino a 5 cm di distanza dall’aorta. Fibre simpatiche lasciano il plesso caudalmente e formano i nervi ipogastrici.
Il plesso superiore ipogastrico è costituito da una rete di fibre simpatiche pre e post gangliari (T1-L5) mescolate con fibre afferenti viscerali che occupano il trigono inter-iliaco giusto sotto la biforcazione dell’aorta. Cranialmente è in continuità con i nervi simpatici preaortici che decorrono davanti all’aorta e circondano l’origine della arteria mesenterica inferiore fino a 5 cm di distanza dall’aorta. Fibre simpatiche lasciano il plesso caudalmente e formano i nervi ipogastrici.
I nervi ipogastrici sono l’ estensione verso il basso del sistema simpatico e uniscono il plesso superiore ipogastrico con il plesso pelvico . Divisi in due o tre tronchi per lato essi decorrono verso il basso paralleli e medialmente all’uretere lungo la parete pelvica laterale,a una distanza di 2-3 mm dalle pareti laterali del retto.. La parte distale dei nervi ipogastrici decorre 2-4 cm sotto il peritoneo ed in quella sede si unisce con i nervi sacrali a formare il ipogastrico inferiore (o plesso pelvico).Da qui le fibre decorrono verso la prostata, la vescica, l’uretra superiore e la radice del pene e , postero medialmente, verso il retto,gli sfinteri anali, i muscoli del pavimento pelvico.
I nervi sacrali nascono dal secondo, terzo, e quarto forame sacrale e perforando la fascia pelvica si portano verso il plesso pelvico . Nei nervi sacrali sono presenti fibre nervose di diverso tipo.
Innanzitutto sono presenti fibre parasimpatiche che in parte vanno direttamente ai visceri pelvici, in parte risalgono ad innervare il colon fino alla flessura splenica ,per la maggior parte vanno a confluire nel plesso pelvico. Il plesso pelvico si trova anatomicamente nella parte laterale della pelvi, a livello del terzo inferiore del retto . La parte più superficiale contiene i nervi ipogastrici e le fibre che vanno verso il retto; questi nervi sono appena sottoperitoneali. Il resto del plesso pelvico , che fornisce fibre alla vescica e agli organi sessuali, si trova più profondamente ricoperto dalla fascia endopelvica che circonda i vasi pelvici. .La principale funzione delle fibre simpatiche è quella di inibire la motilità del colon e della vescica e di stimolare il tono dello sfintere anale interno e dello sfintere periuretrale ?; le fibre parasimpatiche ,al contrario ,incrementano la motilità del colon della vescica e determinano un rilasciamento dello sfintere anale interno e dello sfintere vescicale ? . In più le fibre parasimpatiche modulerebbero le funzioni della muscolatura striata pelvica. .Di grande importanza clinica è inoltre la presenza di recettori e fibre afferenti sensoriali implicate nel riflesso rettoanale inibitore. I recettori sarebbero localizzati nel retto e nella conduzione del riflesso sarebbero interessati solo nervi intrinseci. La seconda importante componente dei nervi sacrali è rappresentata dalle fibre somatiche provenienti dagli alfamotoneuroni . Esse si dirigono verso il pavimento pelvico, attraversano l’elevatore dell’ano e vi passano al di sotto per formare i nervi pudendo (S2-S3) che innerva con i rami laterali i muscoli elevatori dell’ano e con i rami mediali il pubo rettale e lo sfintere anale esterno, ed il nervo perineale (S4) che innerva la muscolatura striata periuretrale. Le fibre somatiche mantengono la pressione basale nonché la intensità e la durata della contrazione volontaria dello sfintere anale esterno e dello sfintere periuretrale (?).Una intensa stimolazione dei nervi sacrali causa contrazione dell’elevatore dell’ano e dello sfintere anale esterno.
I disturbi funzionali della pelvi possono riguardare vari settori:
A) Disturbi funzionali delle vie urinarie
-Vescica instabile –Vescica iperattiva- Overactive Bladder
La vescica iperattiva (iperactive bladder) costituisce una delle cause più comuni di incontinenza urinaria ed è legata ad una esagerata e disordinata attività del m. detrusore .
I pazienti con urge incontinence non hanno alcuna sensazione della ripienezza della loro vescica fino a quando non sopraggiunge all’improvviso e imperiosa l’urgenza di urinare.
L’urge incontinence può dipendere da parecchie situazioni temporanee o permanenti: dai traumi midollari, tumori cerebrali, m. di Parkinson alle turbe di innervazione periferica per radionevriti,polinevriti etc. In molti casi non esiste una specifica eziologia che possa essere realmente identificata.
L’urgency-frequency incontinence è una forma di disfunzione iperattiva della vescica caratterizzata da un bisogno incontrollabile di urinare molte più volte del normale (da 4 a 7 volte al giorno) . Alcuni pazienti arrivano ad urinare fino a 60 volte al giorno .Si può anche esprimere con la sensazione di una vescica che non si vuota in maniera completa . Anche in questo caso spesso non sono identificabili eziologie specifiche.
I trattamenti conservativi consistono nel Pelvic floor muscle training (PFMT) , nelle tecniche di biofeedback e soprattutto nella stimolazione elettrica ma i risultati non sono brillantissimi.
A volte è possibile ricorrere alla chirurgia . Nelle donne ( incontinenza da sforzo) si può eseguire una colposospensione (oggi anche per via laparoscopica) ma tuttavia anche in questo caso , quando è concomitante una neuropatia del nervo pudendo, le possibilità di successo diminuiscono sensibilmente
-Ritenzione cronica d’urina funzionale
E’ il risultato di una ostruzione funzionale del deflusso urinario (functional urinary outlet obstruction) . Come conseguenza , la vescica tende a a riempirsi eccessivamente producendo una “overflow incontinence” e una debole risposta alla minzione. Può riconoscere diverse cause ( interruzione delle fibre nervose e periferiche dirette alla vescica per trauna spinale,masse pelviche ,interventi sul piccolo bacino,sclerosi multipla) ma spesso è idiopatica. I trattamenti conservativi ( terapie rieducativ e opzioni farmacologiche) spesso falliscono o i pazienti poco tollerano gli effetti collaterali; l’unica possibilità rimane la cateterizzazione o l’uso dei pannolini (in caso di overflow incontinence) , ma la sua efficacia è limitata nel breve tempo .
B) Disturbi funzionali gastroenterologici
-Incontinenza fecale
Per Incontinenza fecale si intende una perdita involontaria dei feci solide o liquide almeno una volta a settimana. Può trattarsi di una incontinenza passiva ( manca la consapevolezza dell’individuo) o di una urge incontinence ( passaggio incontrollato di feci dovuto a perdita del controllo volontario) ; può riconoscere vari gradi da una forma di incontinenza cosiddetta minore ( piccole perdite occasionali di muco misto a feci = soiling e/o fuoriuscita incontrollata di gas) fino alla incontinenza totale.
L’incontinenza fecale affligge circa il 2% della popolazione generale. Inoltre la prevalenza aumenta con l’età, interessando l’11% degli uomini e il 26% delle donne oltre i 50 anni.
Può essere dovuta a difetti strutturali sfinteriali ( di solito lesioni traumatiche o iatrogene); in questo caso i pazienti possono essere trattati con la riparazione chirurgica del difetto (anal repair) o , quando questo approccio fallisce o non è applicabile, possono essere utilizzati come interventi di salvataggio sostituti degli sfinteri (sfintere artificiale, graciloplastica dinamica ) interventi tuttavia complessi e gravati da alte percentuali di morbilità. Uno stoma permanente rimane spesso l’ultima opzione chirurgica.
Nel caso di insufficienza sfinteriale con debolezza di tono o di contrazione muscolare per deficit di innervazione ( disordine funzionale) ,la maggior parte dei pazienti vengono trattati con presidi conservativi ( dieta, farmaci antidiarroici, tecniche di bio-feedback,ginnastica rieducatva dei muscoli pelvici, elettrostimolazione) , ma spesso questi trattamenti falliscono ed i rimedi chirurgici proposti risultano insufficienti o troppo invasivi (post e pre anal repair).Recentemente sono stati utilizzati anche dei biomateriali iniettabili negli sfinteri insufficienti ma i follow up sono ancora troppo brevi.
-Stipsi
Non è certo sorprendente affermare che la stipsi rappresenta una delle patologie più diffuse dei paesi occidentali affliggendo probabilmente in generale dal 3 al 15% della popolazione (1). Queste cifre sono ancora più consistenti se si fa riferimento solo al sesso femminile (rapporto 10:1 con i maschi) o all’età avanzata ( 45% degli over 65 lamenta i disturbo in maniera consistente e il 63% fa uso abitualmente di lassativi) (3).
.Una definizione sintetica ma efficace di stipsi ne stabilisce così i parametri clinici: ” sforzo alla defecazione per più del 25% del tempo totale e/o due o meno evacuazioni spontanee per settimana” (5).
Una tale definizione riconduce la costipazione a due soli meccanismi fisiopatologici fondamentali: il rallentato transito e a cosiddetta defecazione ostruita (7).
Nel primo caso una inefficace peristalsi non riesce a far progredire il contenuto intestinale nel colon offrendo un tempo esagerato alla degradazione batterica ed all’assorbimento di acqua e sali, così riducendo in maniera drammatica il peso delle feci e la frequenza delle evacuazioni.
Nel secondo caso una disfunzione del pavimento pelvico e/o del retto terminale e dell’ano determinano una vera e propria ostruzione funzionale altrimenti definita come dischezia.
Non raramente i due tipi di disturbi coesistono embricandosi tra loro in misura variabile.
La stipsi può ovviamente riconoscere diverse cause di tipo endocrino, metabolico, neurologico, iatrogenico , degenerativo (8 ),come pure le difficoltà nella evacuazione possono essere riconducibili a patologie organiche rettoanali quali ragadi, proctiti, malattie infiammatorie etc, ma naturalmente questo tipo di stipsi , cosiddetta secondaria,che pure può essere grave e che comunque riguarda una parte minore dei pazienti, esula dalla nostra trattazione della quale è invece oggetto la costipazione funzionale cosiddetta primaria o idiopatica .
La stipsi idiopatica da rallentato transito interessa in maniera predominante il sesso femminile, si manifesta con distensione addominale e drastica riduzione della frequenza delle defecazioni e può comprendere sintomi extraintestinali quali disfunzioni urinarie, galattorrea, alterazioni motorie esofageee, ipotensione (9).
Anche nel caso della defecazione ostruita i meccanismi fisiopatogenetici sono complessi e ancora poco chiari. Nella forma puramente funzionale il meccanismo prevalente è costituito dal mancato o incompleto rilasciamento dei muscoli lisci e/o striati del pavimento pelvico e degli sfinteri anali (dissinergia retto anale) Nella forma meccanica una eccessiva lunghezza e mobilità del retto conduce ad una vera e propria ostruzione organica come nella intussuscezione rettoanale o nel prolasso mucoso occulto o ad uno sfiancamento della parete come nel rettocele. Le cause sono poco chiare o controverse. A complicare ulteriormente le cose in entrambi i tipi di stipsi , che ripetiamo possono anche essere presenti contemporaneamente nello stesso paziente, non bisogna trascurare il ruolo che hanno ,a volte, le turbe della personalità, i disturbi psicologici e le malattie mentali.
Il primo trattamento della stipsi idiopatica , a prescindere dalla sua severità, è di tipo igienico -alimentare e medico ).
Esso si realizza tranquillizzando innanzitutto il paziente sull’entità e la gravità dei suoi disturbi, spesso iperdimensionati e vissuti in maniera drammatica , indirizzandolo verso più corrette norme sia alimentari (dieta ricca di fibre, ingestione abbondante di liquidi) che di gestione della defecazione ( evitare di differire lo stimolo, proscrivere l’eccessivo straining, etc), abbinando medicamenti che favoriscano la formazione, progressione ed espulsione delle feci nel modo più fisiologico possibile.
Altre volte , in specie nella defecazione ostruita, sono indicate oltre alla terapia suddetta terapie comportamentali e tecniche di biofeedback , con lunghe e faticose sedute in centri specializzati ed esiti variabili.
Le terapie appena descritte tuttavia sono talvolta associate ad effetti collaterali e risultano insoddisfacenti per il paziente, in specie quando la severità della stipsi è elevata.
Sono questi i pazienti per i quali si può ragionevolmente prendere in considerazione l’ipotesi di una terapia chirurgica.
Questa ,perché sia efficace , richiede una accurata selezione dei pazienti e si realizza attraverso tipologie d’intervento diversificate.
L’intervento più ampiamente utilizzato nel rallentato transito è la colectomia subtotale con ileorettoanastomosi o in subordine la ciecorettoanastomosi. I migliori risultati si ottengono nel sottogruppo di pazienti con inerzia colica pura senza associati disturbi della defecazione ma ,pur con la miglior accuratezza diagnostica, i risultati sono in ogni caso sempre imprevedibili, con esiti poco felici quali diarrea nel 30% dei pazienti operati , permanenza della stipsi nel 10%, persistenza di disturbi associati come dolore addominale e meteorismo. Addirittura in un certo numero dei casi si può arrivare nel lungo termine alla ileostomia permanente (12).
Risultati assolutamente insoddisfacenti si sono ottenuti con le resezioni coliche segmentarie, mentre la colostomia permanente resta per una patologia funzionale un rimedio eccezionale per casi estremi in cui spesso fra i disturbi del paziente parte importante hanno anche quelli psichiatrici.
Se ci rivolgiamo alla defecazione ostruita , vari tipi di intervento sono posti in essere a seconda del tipo specifico di patologia , ma spesso ,soprattutto se essi mirano solo alla ricostruzione della morfologia e non della funzione , i risultati sono incerti e le recidive frequenti. Prova ne siano i frequenti insuccessi nel trattamento di un prolasso rettale completo, con riposizione del viscere in addome con la rettopessia ma con la frequente persistenza o addirittura l’aggravamento del disturbo ad esso associato che poteva essere l’incontinenza o la defecazione ostruita; o i disastrosi tentativi di qualche decennio addietro di risolvere la contrazione paradossa del pubo rettale con la sua sezione; e ancora con gli insoddisfacenti esiti delle ano-sfinteroplastiche siano esse posteriori, anteriori o totalizzanti; infine anche il trattamento del rettocele ha subito negli ultimi tempi un radicale ripensamento concettuale con la tecnica del doppio stapler (STARR) , rivolta alla correzione del disturbo funzionale e non solo alla riparazione di debolezze di pareti e di organi.
Come abbiamo già accennato descrivendo i singoli disturbi ,la terapia è spesso insufficiente. Le terapie conservative – farmacologiche e comportamentali- costituiscono per il paziente un impegno gravoso e totalizzante ,non sempre migliorano i sintomi e comunque perdono di efficacia col tempo.
Eventuali presidi chirurgici non sempre offrono garanzie di successo, a volte sono altamente impegnativi ed invasivi, costituiscono spesso l’ultima spiaggia o sono impraticabili.
I pazienti finiscono quindi spesso a trattare da se i problemi di controllo sfinteriale della vescica e/o dell’intestino con presidi come i pannolini assorbenti , l’autocateterismo vescicale , i lassativi ,i clisteri , estrazione manuale delle feci etc.
Si tratta di prove debilitanti nella vita di tutti i giorni : i pazienti sono demoralizzati dagli innumerevoli viaggi verso il bagno, temono di avere perdite sia durante il giorno che di notte, molti diventano così ansiosi per le loro condizioni da vivere in stato di depressione continua e tendere all’isolamento.
In presenza di tali problematiche legate alle terapie tradizionali e convenzionali,siano esse conservative o chirurgiche, perché allora non pensare per il tratta meno dei disturbi funzionali suddescritti ad una tecnica alternativa, con caratteri di bassa invasività, minima morbilità e facilmente reversibile ?
Tali caratteristiche presenta la tecnica di neuromodulazione sacrale (InterStim Therapy) tecnica che consiste molto semplicemente nella stimolazione continua dei nervi sacrali attraverso impulsi elettrici di intensità moderata allo scopo di modulare i riflessi neurali che influenzano la vescica,il tratto terminale dell’intestino, gli sfinteri e il pavimento pelvico.
Storia
Dall’esperienza di Brindley che per primo , all’inizio degli anni ottanta , ebbe l’idea di recuperare le funzioni motorie viscerali di vescica e grosso intestino in pazienti con lesioni del midollo attraverso l’impianto di elettrostimolatori nelle radici sacrali ,la metodica, passando attraverso opportune ed inevitabili modifiche tecniche, ha sviluppato campi di applicazione diversi che le hanno consentito di raggiungere una buona diffusìone. L’adattamento della nuova tecnica, la neuromodulazione sacrale, a pazienti senza lesioni midollari e quindi con normale sensibilità, attraverso voltaggi più bassi e con stimoli prolungati, tali da renderla tollerabile , ha consentito l’impianto permanente degli elettrodi attraverso i forami sacrali ed il suo impiego con successo prima nel trattamento dei disturbi urinari (vescica instabile e ritenzione urinaria) (Tanaga 1982 ) successivamente anche nella incontinenza fecale resistente alla terapia convenzionale (Brindley 1990) e più recentemente nella stipsi cronica (Kenefick 2002).
Tecnica
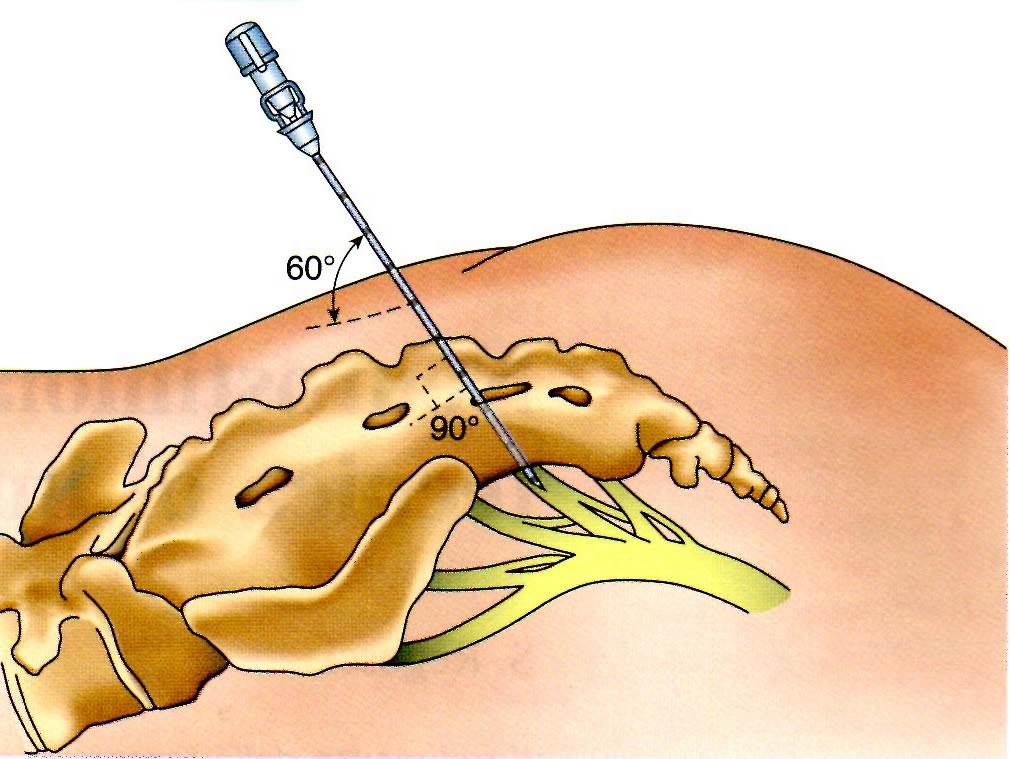
La tecnica di neuromodulazione sacrale consiste nell’impianto permanente di un catetere elettrostimolatore in prossimità dei nervi sacrali Il punto anatomico più vicino al nervo si raggiunge inserendo l’elettrodo attraverso un forame sacrale , in particolare il terzo.
La tecnica si è andata perfezionando nel tempo : noi descriveremo in questa sede la procedura più recente , la cosiddetta Percutaneous minimally invasiveTined Lead or Two staged implant meno invasiva ed attuabile totalmente per via percutanea.
I miglioramenti sostanziali di questa tecnica poggiano su due caposaldi:
– l’utilizzazione di un elettrodo con alette autofissanti che permette di superare uno dei più frequenti inconvenienti degli elettrodi usati in precdenza e cioè la dislocazione ;
– l’effettuazione dell’intero procedimento totalmente per via percutanea ,con maggiore accettabilità da parte del paziente, maggiore rapidità di esecuzione, minore rischio di infezioni rispetto alla precedente tecnica open.
La procedura consta di due fasi distinte: il Test di stimolazione e l’Impianto permanente
Il test di stimolazione viene attuato mediante l’impianto temporaneo dell’elettrodo eseguito per via percutanea.
In regime di one day surgery, dopo profilassi antibiotica ,con i pazienti sotto sedazione profonda + anestesia locale con carbocaina e adrenalina 1:200.000 e posti in posizione prona, vengono tracciati sulla cute dei segnali identificativi dei punti di repere ( spina iliaca anteriore superiore , giunzione lombosacrale) per la corretta individuazione del forame sacrale ove si impianterà l’elettrodo. Di solito vengono scelti i forami S3 o S4 . Il lato (destro o sinistro ) è indifferente.
Introduzione attraverso la cute in direzione del forame sacrale prescelto di ago foraminale della lunghezza di cm .9e localizzazione del forame. Primo controllo del corretto posizionamento con radioscopia. Con stimolatore portatile ( Medtronic 3625 ) si testa la risposta ( contrazione degli sfinteri anali, iperflessione del I dito del piede omolateralmente ) allo stimolo , correggendo eventualmente il posizionamento dell’ago. Successivamente si procede con tecnica esclusivamente percutanea all’impianto nella stessa sede di elettrodo quadripolare elicoidale autofissante tined lead (Medtronic 4300) :
- estrazione dell’otturatore dall’ago foraminale
- introduzione della guida direzionale fino al marker inferiore
- rimozione dell’ago foraminale tenendo ben ferma la guida
- piccola incisione cutanea per favorire l’ingresso dell’introduttore
- inserzione dell’introduttore tenendo ferma la guida
- rotazione di 90° del dilatatore e rimozione della guida direzionale e del dilatatore
- inserzione dell’elettrodo quadripolare (lead)
- il primo marker indica che l’elettrodo è alla sommità del fodero
- il secondo marker indica che l’elettrodo è completamente inserito
- le alette sono ancora ripiegate all’interno del lume del fodero
- rimozione del fodero e dispiegamento delle alette
- identificazione della sede della tasca cutanea
- incisione
– l’elettrodo viene collegato allo stimolatore portatile attraverso un cavetto di estensione tunnellizzato nella cute e alla stessa fissato con un paio di punti in seta.
La procedura dura in media 45’.
I parametri di stimolazione sono orientativamente regolati a 14 Hz di frequenza, 210 ms di durata e con ampiezza variabile tra 1 e 2 V ( media 1,5).
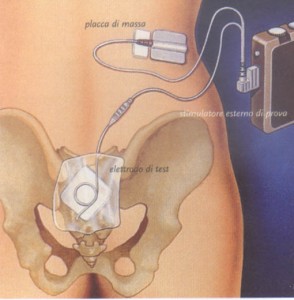
Dopo un periodo di prova variabile dai 20gg a 60 e più giorni ,durante il quale il paziente verifica l’efficacia della neurostimolazione al proprio domicilio, se l’esito è ritenuto positivo ( significativo miglioramento dei parametri clinici senza effetti collaterali), si procede all’impianto permanente.
Questo è eseguito con le stesse modalità del temporaneo : stessa posizione prona, anestesia con sedazione profonda + infiltrazione locale di carbocaina e adrenalina 1:200.000.
Controllata radioscopicamente la posizione dell’elettrodo quadripolare impiantato in precedenza, e rimosso lo stimolatore temporaneo, si confeziona chirurgicamente una tasca cutanea di solito nella regione glutea omolaterale all’impianto sufficiente a contenere il generatore di impulsi permanente ( Interstim Medtronic 3023 ) delle dimensioni di cm 5×4. Una volta posizionato ,lo stesso viene collegato all’elettrodo e la breccia cutanea viene suturata con punti in seta.
I parametri di stimolazione dell’impianto temporaneo vengono mantenuti o possono essere modificati per ottenere un ulteriore miglioramento clinico.
Modifiche dei parametri di stimolazione sono previsti in ulteriori controlli periodici.
Selezione dei pazienti
Naturalmente ,prima di sottoporre i pazienti alla NMS, questi vanno accuratamente selezionati tenendo conto delle patologie ed eziologie diverse, utilizzando tutte le prove diagnostiche disponibili, sia morfologiche che funzionali , rendendo edotti i candidati all’impianto delle possibilità e dei limiti della tecnica, al fine di averne la piena accettazione, consapevolezza e collaborazione.
E’ chiaro infatti che il successo di una procedura ancora relativamente recente ,specie in un ambito di applicazione così complesso come quello dei disordini funzionali della pelvi, dipende strettamente dalle corrette indicazioni e da una attenta valutazione dei risultati.
Risultati
I risultati più consolidati sono quelli ottenuti nel trattamento dei disturbi funzionali urologici.ove la NMS è diventata una terapia quasi routinaria.
D’altra parte ricordiamo che quello urologico è stato il primo campo di applicazione della tecnica e gli studi e i follow-up sono i più lunghi e completi.
Buoni risultati sono stati ottenuti anche nel trattamento della incontinenza fecale, soprattutto nella forma idiopatica, Ultimamente si ha notizia di riscontri positivi anche nei pazienti con malattie sistemiche neurologiche come la sclerosi multipla e questo dato, se confermato , aprirebbe orizzonti inaspettati per pazienti ritenuti intrattabili.
Più recente e limitata è l’esperienza del trattamento della stipsi severa sia nella forma in cui prevale il rallentato transito sia nella defecazione ostruita. I follow sono tuttavia ancora troppo limitati per esprimere un giudizio scientificamente significativo.
In conclusione
La metodica dal punto di vista della applicazione pratica si è dimostrata sicura, l’impianto degli elettrodi di facile realizzazione, il peso dell’intervento, compresa l’anestesia, trascurabile per il paziente, non sono segnalate complicanze significative , la accettazione da parte del paziente è buona con nessuna influenza negativa sulla vita di relazione.
Inoltre bisogna tener conto che i candidati all’intervento sono pazienti particolari, con pessima qualità di vita, che hanno fatto dei disturbi funzionali urinari e/o della defecazione “il problema” della loro esistenza , per i quali tutti i tentativi di terapia conservativa , spesso trascinatesi per anni, sono falliti e per i quali anche l’intervento chirurgico è impraticabile o presenta scarsissime possibilità di successo a fronte di una grande invasività e le cui conseguenze sono spesso irreversibili..
Sempre reversibile è invece la neuromodulazione, non solo nella fase di test ma anche dopo l’impianto permanente. Ne fa fede una rapida regressione della sintomatologia dei pazienti alla situazione pre- trattamento non appena si sospende la elettrostimolazione ,. Uno studio ulteriore in doppio cieco conferma l’immediata cessazione dei positivi effetti della stimolazione elettrica nei pazienti , con il ritorno dei sintomi ai livelli precedenti , quando la neuro modulazione viene temporaneamente sospesa, anche dopo un anno di stimolazione permanente.
Se questo risultato da un lato dimostra che l’azione della neuromodulazione non è legata ad un effetto placebo , come poteva essere ipotizzabile, dall’altro comincia forse a chiarirne il meccanismo d’azione: la sua immediata reversibilità anche dopo un lungo periodo di stimolazione induce infatti a ritenere che la sua azione sia puramente neurologica, piuttosto che pensare a modifiche stabilizzate della muscolatura del pavimento pelvico.
Ma come e su che cosa ha effetto la neuromodulazione nei pazienti con disturbi funzionali urinari e/o fecali ?
Studi più o meno recenti hanno dimostrato , come già abbiamo visto, che la stimolazione elettrica diretta delle fibre nervose simpatiche, parasimpatiche ,somatiche ha sicuramente effetto diretto sulle funzioni sia degli sfinteri ( anali e/o vescicali), nonché sulla motilità rettale e vescicale.
Nel caso della NMS il discorso è più complesso perchè l’elettro modulazione attraverso la stimolazione delle radici sacrali agisce in maniera indiscriminata su fibre nervose di diverso tipo.
E’ possibile ipotizzare che attraverso la rete di connessione fra i vari plessi e i vari tipi di fibre, simpatiche, parasimpatiche, somatiche, efferenti ed afferenti, riesca ad agire direttamente e selettivamente sulle alterazioni del tono degli sfinteri o della motilità del retto e/o della vescica? può regolare, in più o in meno , una dissinergia del pavimento pelvico ? facilita le evacuazioni e/o le minzioni attraverso una migliorata sensibilità rettale e vescicale agli stimoli ?
Pur ammettendo una indubbia , anche se poco chiara azione sulla dinamica del complesso nervoso e muscolare del pavimento pelvico, cosa dire infine , delle modalità con cui la neuromodulazione riesce ad agire anche sul transito intestinale aumentando la frequenza delle evacuazioni come è stato dimostrato in diversi studi?
Siamo dell’avviso tuttavia, nonostante le incertezze legate alla esiguità degli studi e agli ancor brevi follow up, tenendo conto delle già consolidate positive esperienze della neuromodulazione nei pazienti con disturbi funzionali della minzione , che questa tecnica ha buone possibilità di avere a breve termine un proprio spazio ben codificato anche nel trattamento dei disturbi funzionali rettoanali come l’incontinenza e la stipsi, recuperando in maniera sicura e poco invasiva un numero sempre più ampio di pazienti ad una migliore qualità di vita, senza contare che nuove prospettive si aprono anche per la terapia del dolore pelvico intrattabile (27), dei disturbi funzionali urinari e fecali dei pazienti con sclerosi multipla, delle disfunzioni erettili .
Approfondisci questo argomento
Approfondisci ulteriormente